肝臓の仕組みと人体の不思議、納得しました!!
肝臓の機能
肝臓の構造について調べてみた。
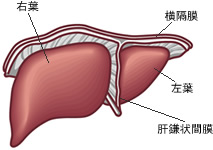
”肝臓”とは、体内にある臓器で最も大きなものです。胸部と腹部を分ける横隔膜の下にあり、ほとんどの部分が肋骨に覆われています。人体の中で最も大きな臓器で、体重の約50分の1を占めます。
肝臓は、一つの大きな塊にみえますが右葉(うよう)と左葉(さよう)が肝鎌状間膜(かんかまじょうかんまく)によって分かれています(上図参照)。”
肝臓は、肋骨で保護されている部分が大きいので、場合によっては、肋骨の一部を切除して行うこともあるようです。小児の肋骨は柔らかいから、針で骨も縫い合わせれるそうです。
肝臓の3つの働き
- 生命活動に必要な栄養素の代謝や合成
- アルコールなどの有害物質の解毒
- 胆汁の分泌
その他にも、血液の量を調節したり、免疫機能で体を守るなどの働きをします。また、肝臓は多少の障害があっても症状が現れにくいため「沈黙の臓器」と呼ばれています。
消化器の分類
病院の科で、胆肝膵外科と言った分類でくくることがありますが、ここは消化腺と呼ばれるものを機能的に一括りにします。
消化腺とは、消化を助ける様々な分泌物を合成、分泌する腺のことを言います。更に、消化系についても図を一つ。
- 唾液腺- 口腔へ唾液を分泌
- 膵臓 – 十二指腸(小腸)に膵液を分泌
- 肝臓、胆嚢 – 十二指腸に胆汁を分泌
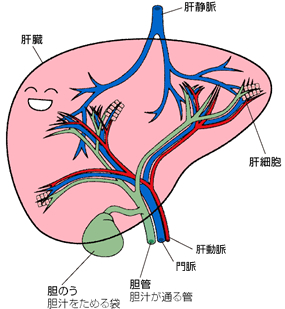
このうち、十二指腸に消化を助ける液体を分泌する器官は、肝臓、胆嚢、膵臓。では、肝臓で製造される胆汁って何のため?
これは、胆汁の中に含まれる胆汁酸が脂肪を乳化して消化酵素の働きを助ける。更に脂肪の分解産物に作用して小腸から吸収されやすく変化させる。
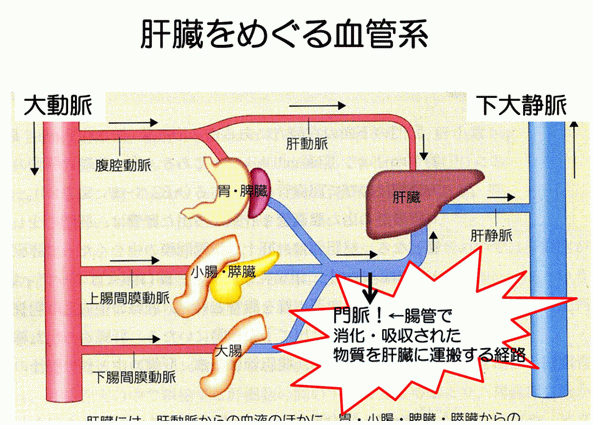
肝臓の血管の位置関係
肝臓に関わる血管の種類
肝臓へつながる管は、①肝静脈②肝動脈③門脈④胆管に分かれます。
普通の器官であれば栄養と酸素で満たされた血液は心臓から動脈で運ばれて、静脈で心臓にもどっていく。
肝臓の場合は少し異なる。下記のように肝臓に入ってくる血管が肝動脈と門脈の二種類あり、出ていく管が肝静脈と胆管の二種類となる。
- 肝静脈-主管部は3本(右、中、左肝静脈)からなる。下大静脈へ繋がる。
- 肝動脈-肝臓の20-25%の血流を供給。
- 門脈-肝臓の75-80%の血流を供給。(小腸等の)腸管からの栄養を供運ぶ。
- 胆管-胆汁が通る。
これを見ただけでも、肝臓の手術は、これらの管の処理がカギを握ると思ってしまう。
肝動脈と肝静脈の関係
全体を見ると、下のような血流になるそうだ。
肝動脈、門脈、胆管に関しては、肝動脈を中心に併走している。肝静脈だけ、独自に走っている。
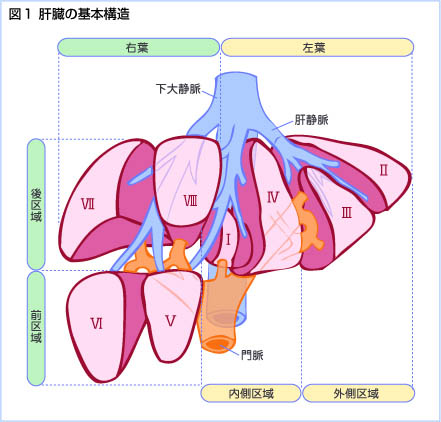
肝臓の区分
この門脈の血行支配と静脈の流れに合わせて、肝臓を8つの部分に区分けしている。
- 8区域に分類。
- 区域の中心を門脈・肝動脈・胆管が伴走。
- 区域と区域の間を肝静脈が走る。
肝芽腫におけるPretext
Pretextの概略
上の図を縦に肝静脈で4つに分けるとPretextの4分割と一致します。
Pretextの定義
前半のの図で、肝臓のざっくり構造は見て取れた。次は、これと肝芽腫の関係だ。
Pretext1
- 4つのうち、連続して腫瘍の無い区域が3つある=1区域の中心にある門脈・肝動脈・胆管のみ腫瘍と接していて、3本ある肝静脈は腫瘍接しているかもしれないが、静脈を隔てた次の区域はフリー
Pretext2
- 4つのうち、連続して腫瘍の無い区域が2つある=2区域の中心にある門脈・肝動脈・胆管は腫瘍と接していて、、、①腫瘍が一つの場合、3本ある肝静脈は1本は腫瘍と接しており、もう一本は接しているかどうか、②腫瘍が2つの場合、3本ある肝静脈のうち両サイドの2本の外側に腫瘍がある
Pretext3
- 4つのうち、連続して腫瘍が無い区域が1つある=3区域の中心にある門脈・肝動脈・胆管は腫瘍と接していて、、、①腫瘍が一つの場合、3本ある肝静脈は2本は腫瘍と接しており、もう一本は接しているかどうか、②腫瘍が2つの場合、3本ある肝静脈のうち1本は接しており、残り2本は接しているかどうか
Pretext4
- 4つとも腫瘍がある or 関門部に腫瘍がある=4区域の中心にある門脈・肝動脈・胆管は腫瘍と接していて、3本ある肝静脈はすべて腫瘍と接している。
肝切除を行うためには、最低でも1組の腫瘍に接していない門脈・肝動脈・胆管のペアと、肝静脈が必要になる。化学療法で、腫瘍が縮小した後に、この条件が成立しないと、生体肝移植が必要になると言う。
当初にPretext3 or 4であったものも化学療法で腫瘍が縮小すれば、手術が可能となることが多い。しかもPretextの判定は間違って過大に評価していることが多く、実際に、完全切除できないものはそれほど多くない
(全患者の37%を過大に評価、12%を過少に評価しており、最初に正確に評価できたのは51%のみという。これは腫瘍が拡大して、隣の区域まで侵潤しているように映る場合も、実際は区域を超えて侵潤しているケースはそれほど多くなく、区域内にとどまっていることが多い為。)
肝臓はなぜ再生できる?
”肝臓は再生する臓器です。切っても元の大きさに戻ります。”と医師に言われますが、なぜ肝臓は再生が可能なのか?、細部の構造を見てみました。
答えは構造がシンプルだから、再生できるのだろうとなんとなく思った。
最小単位での構造はシンプルで、これを無限に並列に並べたような構造に肝臓はなっている。
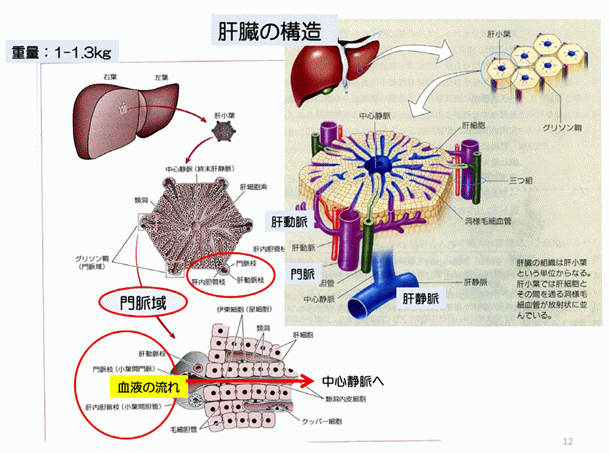
肝臓の最小単位に肝小葉というのがあり、これは、6角形のような構造で、外側に、門脈・肝動脈・胆管がセットで角にあり、中心に肝静脈がある。
その間を肝細胞が埋め尽くし、外側から中心に向かって、血流が流れる構造になっているという。
肝切除か肝移植か?
ところで、肝切除は難しいのか、そうでないのか?
あっちゃんぱぱは、外科医ではないので、実際にはわからないが、難しい部類に入るらしい。理由は、小児の肝臓を切る機会が少ないためと言う。小児の肝臓疾患としては、胆道閉鎖症等で関門部の管の処理はそれなりに慣れているが、肝臓自体を切る手術というのは、経験が少ないという。
その為、経験の少ない外科医でも対応できるように、術前化学療法で、腫瘍と極力小さくして、標準化した肝切除の術式を確立したのではないだろうか。
肝芽腫は、手術による完全切除の可否で予後が決まる為、Pretext3以上では、肝臓の手術に熟練した小児外科医が所属する施設への入院が患者の治療結果に大きく影響を与えることになると言えそうだ。
あっちゃんの場合でも、先生方は誰もそうは言わなかったが、USの論文では、移植の検討となる肝芽腫でもそのかなりの部分は切除できると、明言している
欧州のSIOPELでも、Pretext4では、初診時に、移植外科医、小児外科医によるコンサルタントを推奨している。
Excellent survival (93%) was obtained with aggressive resection in children with POST-TEXT III and IV hepatoblastoma meeting criteria for transplant referral. The 1 death occurred in a patient with unfavorable small cell histology. These children should be managed at institutions experienced in both advanced pediatric hepatobiliary surgery and transplantation. Operative exploration was frequently required to ultimately determine which tumors can be resected and which require transplantation.
……
All resections were performed by a single, experienced pediatric hepatobiliary surgeon who has performed well over 100 pediatric liver resections
……
Expeditious referral to a center with expertise in both pediatric liver transplantation and extreme resection is of paramount importance.Evaluation by a surgeon experienced in both operative
options is key to ensuring that 1) transplantation is performed early, when indicated, to avoid the long -term toxicities related to extra cycles of chemotherapy and the poor prognosis inherent in rescue transplant for recurrent tumors; while 2) avoiding the long-term morbidity of transplant in patients who can be safely resected.
(Riccardo A. Superina, MD Cancer 2010 Successful Nontrans plant Resect ion of POST-TEXT III and IV Hepatoblastoma )
上は、肝移植を検討すべきPretext 3-4の22例の肝芽腫患者のうち、実際に肝移植は8例、他の14例は肝切除が可能で、腫瘍を完全切除した14例の生存率は、1年93%、2年91%、5年88%と非常に良好であった。この文の後半を日本語に訳すと、
”これらの子供は、肝切除手術と移植の両面で高い技術水準を持つ施設によって対応されるであろう。腫瘍が移植か切除か最終的に決める為には、Operative exploration(手術中の診査/触診)が、頻繁に求められる。…………
すべての肝切除は、100例以上の小児の肝切除をうまく行った小児の専門外科医によって行われた。…….
肝移植と高度な肝切除の両方に高い専門性を持った施設へ早い段階で照会を行い、①晩期障害を招く過剰な化学療法を避け、早期に移植すべきか、②肝臓移植による長期での弊害を避ける為に肝切除で対応するかを、移植と切除の両方に長けた外科医が評価すべきことが重要なポイントである。
さらに、この成績が暗に示唆することは、肝芽腫の進行度、化学療法による腫瘍の縮小度合も重要だが、最終的には外科医が切除できなければ、それまでのすべてが無に帰し、切除できれば、それまでのすべてのマイナスが挽回できることになる為、肝切除に熟練した施設をみつけられるかどうかが肝芽腫の親にとっての最大の使命と言えるのではないだろうか?
しかし、肝切除を多数こなす小児外科医など、肝腫瘍の年間症例数から逆算してもそうそういるわけではないように思われる為、誰でも治療できるようにプロトコルを標準化するだけでなく、難易度の高い肝切除もこなせる熟練した小児の肝臓外科医を地域ごとに育成し、困難が予想される場合、早期にその施設が対応するようにするような仕組み作りも必要ではないだろうか、、、、、と安易に肝移植に行く前に思ったりする論文でした。
|
Sponsored Link |
Sponsored Link
後日談だが、この論文を紹介してくれたのは、移植外科医の先生で、このアメリカの論文が無ければ、(切除が危うい場合は移植のほうが予後がいいという)欧州のコンセンサスの下に、あっちゃんは、即座に生体肝移植になっていた気がする。