肝芽腫とは、100万人に1人と言われる、非常にまれな小児肝臓がんの一種で、肝臓にできた悪性腫瘍のことです。その発生の経緯、予後とも成人の肝細胞がんとも異なります。
小児がんの特徴
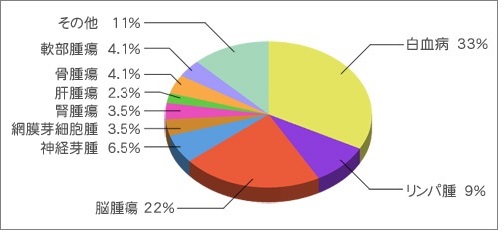
小児がんは、約10,000人に1人の疾患と言われております。
白血病、悪性リンパ種等の造血器腫瘍(血液を造る器官のがん)と、臓器や骨、筋肉にできる固形腫瘍に大きく分類されます。
 (出所:国立がん研修センター)
(出所:国立がん研修センター)
そして、小児がんの多くは、白血病(約3割)、リンパ腫(約1割)等の造血器腫瘍で、固形腫瘍は、脳腫瘍(約2割)を除けば、その一つ一つの症例はとても珍しいです。
肝芽腫も珍しい腫瘍(小児がん全体の約2%)で、アメリカでは百万人に1人等と言われています。
小児がんは、その細胞分裂の速さから、抗がん剤が効きやすいです。
この為、成人のがんと比べると治る可能性は格段に高く、平均すると約7割は元気に退院できるようになりました。
肝芽腫とは?
小児肝臓がん、肝芽腫の分類、特徴
小児の肝臓にできる悪性腫瘍は、原発性(肝臓が最初の発生場所)と転移性に分類されます。
原発性の小児肝臓がんは、上皮性(表面の粘膜にできる)の小児肝がんと非上皮性の肝悪性腫瘍の二つに分かれます。
肝芽腫は、上皮性の小児肝がんに分類されます。
非上皮性肝悪性腫瘍は、さらにまれで、年間数例の症例はかりで、治療方法は、明確に定まっていないものもあり、肝芽腫に準じることが多いです。

4歳以下の小児肝腫瘍の約9割は、肝芽腫を占めます。男女比は、2:1で男子に多く発生しやすく、また低体重児に多いとされています。
肝芽腫の症状
症状を訴えることは少なく、親からの申告や定期診断時の腹部腫瘤(しこりができる)や腹部膨満(おなかがはる)等が原因で発見されます。
まれに、原因不明の発熱や嘔吐などの消化器症状で発覚することもあります。年長児では、腹痛を訴えたり、男児では、腫瘍が産生するhCGによって、性早熟が見られることもあります。
初期症状については、『肝芽腫の初期症状(あっちゃんの場合)』を参考にしてください。
肝芽腫の病期診断
肝芽腫は、症状の進行に応じて、Pretext(プレテキスト)という用語を使い、1~4に分類します。
これは、肝臓を4つの区域に分け、いくつの区域が腫瘍がなく存在するかで決まります。3区域に腫瘍がなければPretext1で、4区域とも腫瘍が広がっていればPretext4となり、数字が大きいほど進行している腫瘍を意味します。
Pretextと病期の分類については、『肝臓の構造と肝芽腫のPretextの関係』、『標準となっている肝芽腫の治療法(JPLT-2とSIOPEL3)』に説明がありますので、参考にしてください。
主要な血管にどこまで腫瘍が絡んでいるか、転移の有無が予後に大きく影響します。Pretext1~3で他にリスク因子がないケースを標準リスク、Pretext4や血管への侵潤、破裂有のケースを中間リスク、転移有の場合、ハイリスクと分類します。
[mobile-only]
![]()
[/mobile-only]
[pc-only]
[/pc-only]
![]()
![]()
肝芽腫の治療法
肝芽腫に関しては、世界的に、JPLT(日本)、SIOPEL(欧州)、COG(アメリカ)の3つの組織が主に治療方法等を研究しています。
国内での治療法は化学療法で腫瘍を小さくし、その後に手術により腫瘍摘出を行います。(腫瘍の破裂等があり、緊急性が高い場合、初期の腫瘍で切除が容易な場合等は最初から手術することもあります)。
化学療法は術前、術後にそれぞれ2-4回行うことが多い(リスクにより変わります)です。
2クール毎に画像診断を行い、外科医が安全に肝腫瘍を切除できると判断できるまで、化学療法を行います。
近年は、各種の処置について事前に小児にも理解を深めてもらうプレパレーションといった事も重視されています。『看護師によるプレパレーション(術前の説明)』をあっちゃんも受けています。
化学療法に関しては、『肝芽腫の国内における標準療法(化学療法編)』で最新の治験までの流れをまとめましたので、参考にしてください。
肝芽腫の手術は、肝臓に流れる主要な血管と腫瘍の位置関係が非常に重要になってきます。
肝臓を切除する時に、肝臓が機能するためには、複数本ある肝静脈、冠動脈、門脈、胆管のうち、最低一本ずつ残さなければならない為、腫瘍がこれらの血管から離れているかどうかを画像診断で判断し、手術のタイミングを決めます。
肝芽腫の標準的な治療法については、『日欧で標準となっている治療法』と『肝芽腫を含む小児肝がんの治療ガイドライン』を参考にしてください。
肝芽腫における生体肝移植
化学療法に抵抗性のある肝芽腫の場合は、生体肝移植という方法も近年は治療法に組み込まれるようになりました。
生体肝移植の歴史は、『肝臓移植の歴史、京都大学で確立された現在の生体肝移植技術』、国内での実績は、『小児肝臓移植の現状、実績が多い施設は限定的か?』を参考にしてください。
生体肝移植は、化学療法が効かない患者に対しては、近年長期生存率の高い治療法として、注目されていますが、術後の集中治療室での管理、免疫抑制剤等、切除手術よりはるかに負担の大きな手術であり、切除できるものは切除で対応すべきという声が、日米の生体肝移植に熟練された外科医の先生からも聞かれます。
移植か切除かは、高度な判断が求められ、そういった判断のできる外科医を治療開始の早い段階から見つけることが重要です。
『なぜ、欧州は日本より、肝切除でなく肝移植に積極的なのか?』と『肝臓の構造と肝芽腫のPretextの関係』の後半部分を参照ください。
肝芽腫における手術の判断基準
外科医が、手術の可否の判断する基準としては、①3本ある肝静脈、それぞれ2本ある肝動脈、胆管のうち、最低各1本ずつ残せ、②肝機能が維持できるだけの肝細胞が残せるかどうかの2点となります。
また、血管を巻き込み、①の条件が満たせない場合や、おおもとの下大静脈にまで腫瘍が及んでいる場合は、肝移植が検討されます。
肝臓と肝芽腫の関係に関して詳しくは、『肝臓の構造と肝芽腫のPretextの関係の前半部分』で詳しく説明しています。
肝芽腫の転移
肝芽腫は、初診時に、その10-20%に転移を伴うことがあり、転移の場合、肺に転移することが多いようです。
肺転移のある患者も、近年長期生存しているケースが増えつつありますが、それ以外の部位へ転移した場合の長期生存率は厳しくなります。通常は肝臓→肺→その他部位の順番に転移します(カスケード理論)
日進月歩で、新しい治療法が試みられている分野ですので、主治医とよく相談してください。
『積極的なアプローチが求められる肺転移肝芽腫の外科の役割』、『肝芽腫肺転移巣のICG蛍光法による切除がすごい』或いは、神奈川県立こども病院の北河先生の『転移があってもあきらめない!』を参考にしてください。
肝芽腫の治療の効きの判定
治療の進捗状況を測る手段としては、MRI、CT、超音波診断等の画像診断、それに加えてAFP(アルファ・フェト・プロテイン)と呼ばれる腫瘍マーカーがあります。
肝芽腫は、初診時のAFPは異常値を示すことが大半で、高い数値の場合100万を超えることもあります。
AFPとは、正常な細胞ではほとんど生産されないですが、肝腫瘍のがん細胞で多くが生産されるたんぱく質で、血中濃度を測定することで、治療効果は判定します。
肝芽腫が増大した場合に上昇し、逆に抗がん剤等が治療効果があれば下落します。AFPの正常値は10未満と言われています。
AFPに関しては、『AFPの半減期と基本的な性質』を参考にしてください。
肝芽腫の副作用、晩期障害
抗がん剤、放射線治療(肝芽腫の治療には特殊なケースを除き使いません)等により、治療中は副作用、退院後は晩期障害のリスクがあります。
晩期障害(晩期合併症)とは、治療終了後に出てくる副作用、合併症をさします。
大きなものでは、心筋梗塞、心機能障害から、発育の遅れ等様々な報告がありますが、小児がんの生存者の増加は近年の現象であり、未知の部分が多い領域です。
副作用に関しては、『抗がん剤の副作用 骨髄抑制とは?』、『抗がん剤の副作用 薬?それとも毒?』、『抗がん剤の副作用 聴力と心臓への副作用は?』を参考にしてください。
晩期障害に関しては、『肝芽腫の晩期障害で気を付けることは?』、『化学療法による性機能障害の可能性は?』で説明しています。
肝芽腫ハイリスク患者の治療法
ハイリスクの肝芽腫患者に関しては、決定的な治療法が見つからないままの状態でしたが、近年治療成績の改善がみられる欧州の治療法を国内に導入する動きがあり、国内でも治験が開始されました。
欧州の最近の治療結果に関する報告は、『肝芽腫の最新治療法への流れ(欧州編)まとめ』を参考にしてください。
欧州治療法の国内での治験の状況に関しては、『肝芽腫の治療法は欧州と合流か』を参考にしてください。
肝芽腫における新しい取組
また、一部の子供病院では、成人で治療法として活用が進んでいるICG蛍光法 (腫瘍細胞を光らせるシステム)や、ソラフェニブを使ったりといった独自の試みをしているところもあるようです。
[mobile-only]
[/mobile-only]
[pc-only]
[/mobile-only] [pc-only]
|
|
|
悪性腫瘍の定義と治療法
- 周囲の組織に浸潤(悪性腫瘍は、周りに水が浸み込むように広がっていく)する為、正常細胞とがん細胞の境界が不明瞭。
- 血管やリンパ節を伝って他臓器への移動(転移)する。
- 腫瘍が発生部所の臓器を機能不全にし、最終的に宿主を死に至らしめる。
治療法には、以下の3つ治療法が標準療法としてあり、これらを効果的に組み合わせて治療を行います。
- 外科的療法-手術等で腫瘍を切除します。固形腫瘍では、治療のいずれかの段階で一度は必要となります。
- 化学療法-抗がん剤を使い、細胞分裂の早いがん細胞をターゲットに、細胞分裂ができないように攻撃し、がん細胞を死滅させ、腫瘍の縮小を狙います。術前、術後共に行う事があります。この他に、分子標的薬もあります。
- 放射線療法-X線やガンマ線、電子線等の電磁波をがん細胞へ照射することによって、がん細胞を死滅させます。
治療法は、がんが全身に及んでいるか、局所にとどまっているかにより変わります。局所に留まっていれば、手術が中心的役割を行い、転移等で全身に及んでいる場合は化学療法の重要性が高まります。
がん細胞は、化学療法に対して徐々に耐性を持ち、数回で徐々に効果が落ち、最終的には効かなくなります。
小児がんと成人の癌の違い
小児がんは、いくつかの点で成人のがんとは異なります。
成人のがんは上皮細胞と呼ばれる内臓の粘膜(外部からの異物と接する表面部分)にできる腫瘍(食道癌、胃癌、大腸癌etc)が8割である一方、小児がんは、筋肉や骨など、粘膜以外の部分にできる肉腫と呼ばれる腫瘍が大部分を占め、体の奥深くにできることが多いです。
成人のがんは生活習慣病的な要素が強く、様々な環境要因により遺伝子が徐々に傷がついて形成されていくと考えられています。
一方、小児がんは、成長と発達の著しい時期に、臓器を形成する芽細胞(幹細胞の一種)が役割を終え不要となった後も細胞が残り、これに遺伝子異常が加わりがん細胞化してしまったと考えられています。
従って、成人の癌のように後天的な要素の関与は少ないようです。芽細胞に関しては、『肝芽腫の肝芽細胞と肝幹細胞を比較する』や『肝芽腫の肝芽細胞とES細胞との比較』を参考にしてみてください。
更に、小児がんの場合、体の成長の段階と共に、発生しやすいがんが異なってきます。(例:肝芽腫・神経芽腫は3歳以下が多く、骨肉腫は、10代以上が多い)。
そして、がんの症状の進行スピードが成人のがんと比較して著しく早い為、小児がんの疑いがあるときは、できるだけ早い段階で、確定診断を行い、一刻も早く治療に入ることが重要です。
今日の広告、もとい一言
|
Sponsored Link |
Sponsored Link
治療は、谷あり、谷あり、また谷あり、それでも最後に山があればいいさ。
