小児肝がん、肝芽腫の治療マニュアル
肝芽腫を含む小児肝がんの治療法ガイドライン 最新版
小児肝がんのガイドラインという本が、日本小児血液・がん学会から出版されている。
世界中の小児肝がんに関する論文を検索し、現在の標準治療方針の根拠を解説している。
ほぼ現在の標準的治療法に対する基本的な見解は網羅されている。
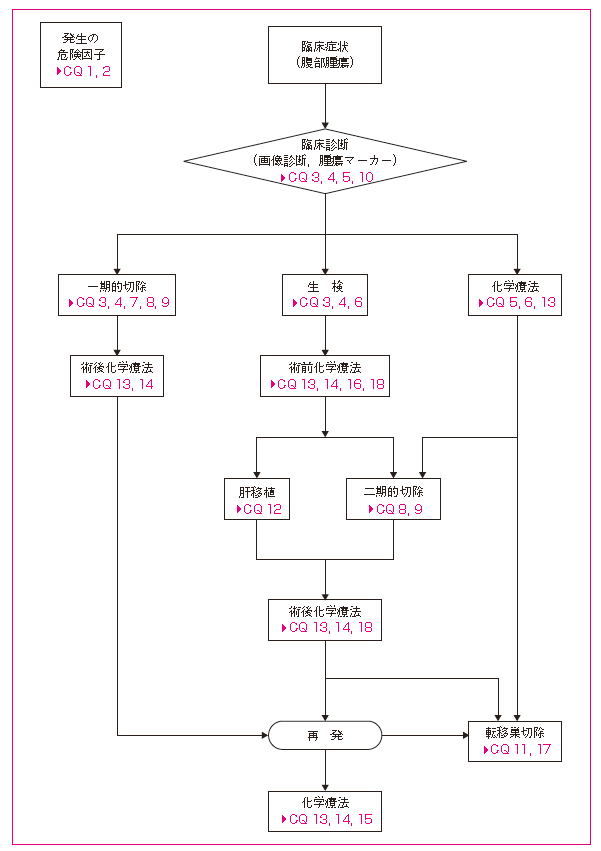
小児肝臓がんに関しては、肝芽腫を中心に18の質問から形成されている。最新の動向を追ってみた。
肝芽腫・小児肝がんの疫学に関する見解
CQ 1 低出生体重児は肝芽腫発症の危険因子になるか?
出産時に低体重児が標準的な体重児より、肝芽腫が発病する可能性が高いことは、すでにコンセンサスになっている。
他に、肝芽腫と関連が強い疾患に、FAP(家族性線種性大腸ポリポーシス)、Beckwith-Wiedemann(ベックウィズ・ヴィーデマン)症候群等が知られている。
個人的には、WEB上で18トリソミーのお子さんのご両親から肝芽腫の問い合わせを受けることがよくある気がします(統計的な有意性は関係ありません。)。
CQ 2 小児の肝細胞がん発生の危険因子は?
小児肝細胞がんについては、世界的に症例がすくなく、国内では、組織的な論文発表はされていません。
肝芽腫・小児肝がんの診断に関する見解
CQ 3 組織型と予後の関連は?
2000年頃までは、研究論文が活発に発表されていたようですが、現在では、設問の2点が残ったようです。
未分化小細胞型(small cell undifferentiated type)は、欧米では見るようですが、国内ではあまり見られないと聞きます。
2015年小児肝がんスタディグループで発表があった北海道大学で研究されている”肝芽腫 DNA メチル化異常に基づく新規がん抑制遺伝子”というのが、さらに研究が進めば新しいことにつながるかもという話を先日聞きました。
CQ 4 小児肝がんの臨床病期分類は?
最近は、JPLT-3で、欧州とプロトコルを統合しようという動きもあって、ほぼPRETEXT分類に統一されています。現在治験中のプロトコルであるJPLT-3(S/I/H それぞれ標準リスク、中間リスク、ハイリスク)に関しては、各病院ごとのIRB(倫理委員会)の承認を得ているところとそうでないところがあるようで、プロトコル治験を行っている施設は、JPLTのWEBで確認できます。
CQ 5 小児肝がんの診断にα-フェトプロテインは有効か?
AFPの推移と治療の進行度合いがほぼリンクしている。文中では、90%以上とあるが、国内では初診時はほぼAFPは異常高値だそうです。海外の統計は、一部肝芽腫以外の肝悪性腫瘍を合わせた統計ではないかという声もあります。再発時も含めて、そのほとんどでAFPが画像診断より先に反応を示す(肝芽腫の会には数例、AFPが平常値のまま再発した例があるそう)
CQ 6 腫瘍生検は必要か,またその方法は?
判断は治療施設にゆだねられ、方針がわかれる。あっちゃんのケースは典型的な肝芽腫の症状ということで、生検なしで即治療に入った。基本的には、生検で確定診断をしている施設が多いようですが、3歳以下の小児の肝臓の腫瘍で、AFPが異常値であれば、ほぼ肝芽腫であり、即座に治療を開始することでいいと個人的には思っています。
肝芽腫・小児肝がんの手術に関する見解
CQ 7 初診時(化学療法前)に切除可能であれば切除したほうがよいか?
COG/POGのプロトコルでは、Pretext1と2の肝芽腫で切除可能であれば、切除するケースもあるが、欧州では基本的に術前化学療法を行って腫瘍を縮小させてから切除する形をとっている。
日本でもPRETEXT1と2には、Low-CITAという化学療法を軽減したプロトコルがありますが、化学療法の軽減で、一時期Pretext1と2の予後が、あまり芳しくなかったこともあり、欧州とプロトコル統合という流れからも、術前化学療法は、しっかりするという方針に今後さらになると思います(欧州のプロトコルは、抗がん剤を日本より積極的に使うことが多いので、晩期障害がきになるところではありますが、、、)。
2015年に、国内で、化学療法前に切除した症例の統計データが発表されています。PretextⅠ、PretextⅡ、腫瘍破裂ケースのそれぞれの5年生存率は、88%, 70%, 32%と、それほど芳しくなく、術前化学療法を徹底したほうがいいように思えます。
また、小児外科医が慢性的に不足している現状では、現場の事情からも最初から切除する手順は統一プロトコルとしては採用しにくいと思われます。
CQ 8 肝芽腫に対する腫瘍の完全摘出の意義は?
肝芽腫では腫瘍の完全摘出率と生存率が相関する。
CQ 9 肝細胞癌に対する腫瘍の完全摘出の意義は?
国内では、まとまった研究はなし。
CQ 10 腫瘍摘出の前に血管造影は必要か?
施設ごとの考え方次第のところか。小児肝がんは、定型的切除で行うため、必要性は低いというのが一般的な見解?
CQ 11 肺転移巣に対する外科治療の役割は?
肝芽腫の転移は、転移巣のほとんどは肺であり、肺転移巣に対しては化学療法を優先し,病巣が消失しなければ手術で摘出するのが基本。外科的処置のタイミングについては、統一見解はなく、施設の外科医の判断によるところが大きい。最近では、ICG蛍光造影法を活用している施設もあり、従来以上に外科的切除が積極的に関与する場が増えそうである。
CQ 12 小児肝がんに対する肝移植の適応は?
一期的切除困難例では初めに化学療法を行い,その後に切除可能なものは腫瘍摘出を行う。しかし,化学療法後も摘出不可能なものは肝外の病変が完全寛解の状態であれば肝移植を含めた治療戦略を決定する
というのが、現在の基本路線だが、肝移植ができる施設は限られており、そういった施設との関係性で対応が異なるようだ。
移植のできる施設とのつながりが確立されてる施設では、早期の段階から肝移植を視野に入れながら、化学療法を進めるが、施設によっては、化学療法に依存しすぎるケースも少なからずあると聞く。
一方、米国の論文で指摘があったように、肝移植は、大きな手術であり、切除できるものは積極的に切除で対応し、十分に高い生存率が期待できるということで、切除と移植の判断が十分にできる、かなり熟練した小児外科医がキーパーソンになるケースも多く、このあたり、施設をまたいだ連携が柔軟に取れる体制が必要そうだ。
欧州のSIOPELでは、ハイリスク患者(JPLT3-I)に関しては、初診時に、小児肝移植の外科医によるコンサルテーションを強く推奨している。
肝芽腫・小児肝がん化学療法に関する見解
CQ 13 肝芽腫に対する化学療法は?
基本的に、シスプラチンがキードラッグであるというのは、世界的に統一見解になっている。
国内では、バックアッププランでITEC。大量化学療法については、肝芽腫では治療効果はあまり期待できないという考え方がほぼ確立されて、肝外転移のないケースでは、肝移植に方向転換するのが一般的になりつつある。
一方、再発例には、統一的な治療法はなく、ハイリスク群では、欧州のSIOPEL3-HR,4が最も進んでいる。
これ以外に、イリノテカン等が、研究されている。詳細を『肝芽腫の国内における標準療法(化学療法編)』をまとめました。
CQ 14 肝細胞癌に対する化学療法の適応は?
本文中で指摘の通り、統一プロトコルはなし。
CQ 15 小児肝がんに対する大量化学療法の適応は?
世界的に、症例数がすくなく、根拠は不十分であり、基本的に、化学療法に抵抗性のある肝芽腫には、大量化学療法より、肝移植が基本的な路線になりつつある。
CQ 16 静注化学療法と比較した動注化学療法の意義は(塞栓術を含めて)?
小児外科医に依存する部分が多く、静注化学療法より、セッティングを含めて医師への負担が大きく、がん治療の現場での人員不足の現状では、統一的に行うのは、難しい。
ただ、文中の指摘にあるように、化学療法抵抗性の肝芽腫の切除ができた例の報告もあり、ご両親的には、そのあたりの事情も含めて、主治医と相談する必要があるかもしれない。
肝芽腫・小児肝がんの放射線治療に関する見解
CQ 17 再発腫瘍に対する治療方針は?
再発時には、シスプラチンに対する抵抗性が高くなっていることが予想され、統一のプロトコルはない。肝芽腫は、最終的には外科的に切除することが目的であり、外科的処置のウェイトが再発後は非常に高くなってくる。
CQ 18 小児肝がんに対する放射線治療は有効か?
統一的な見解はなく、化学療法抵抗性の肝芽腫を外科的に切除し、断端に残存がん細胞が見られたケースや肝門部の主要な血管にからむ場合に、術後に放射線治療を併用するような例が報告されいてるようで、基本的にメインの療法というより補助的な療法として活用されることがあるようだ。
参考:小児がん – 日本小児血液・がん学会
今日の一言
|
Sponsored Link |
Sponsored Link
マイナスイオン水とアルカリイオン水って何が違うんだろ?